Головная боль, боль в области лица и шеи на ночве заболеваний черепа
В эту категорию включены различные заболевания органов и систем, такие как воспаление, инфекция, дегенерация, опухолевые процессы и обструкция, способные поражать любой орган в краниально-лицевой области, включая височно-нижнечелюстные суставы и мышцы головы и шеи.

Поскольку большинство этих состояний сопровождается острой симптоматологией и должно подвергаться лечению как любое острое заболевание, очень важно не забывать о том, что ноцицептивный сигнал приводит к вторичному рефлекторному сокращению мышц и, если оно продолжается достаточно долгое время, вносит свой вклад в развитие миофасциальных триггерных точек и отраженной боли.
Боль и симптомы, порождаемые миофасциальными или триггерными точками, зачастую дают о себе знать даже тогда, когда первичный источник боли уже устранен.
Зубы, челюсти и родственные структуры
Рассмотрим историю одной пациентки, которая страдала от длительно существовавшей проблемы с верхним моляром. Несмотря на полное разрешение зубной боли, она стала предъявлять жалобы на неприятные ощущения на этой же стороне лица и боль в области уха. Как оказалось, это были проявления миофасциальной триггерной точки.
История болезни
39-летняя женщина пришла на прием с жалобой на заложенность левого уха и болезненность при надавливании в мышцах левой половины челюсти.
При тщательном отоларингологическом обследовании патологии выявлено не было, за исключением незначительного щелчка в левом височно-нижнечелюстном суставе.
Пациентка была направлена к специалисту по челюстно-лицевой патологии. При подробном опросе больной удалось установить, что 2 года назад пациентка лечилась у стоматолога: пломбировка канала 2-го моляра левой верхней челюсти, удаление верхушки корешка и, наконец, экстракция этого зуба.
Было предпринято физикальное исследование с целью обнаружения активных миофасциальных триггерных точек в мышцах левой половины головы, полости рта, жевательных мышцах и латеральных крыловидных и височных мышцах, которые могли бы обусловливать заложенность левого уха и боли в левой половине челюсти.
Отмечаемый щелчок в левом височно-нижнечелюстном суставе клинического значения не имел. Больной было назначено лечение миофасциальных триггерных точек: коррекция осанки и биомеханики головы и шеи, охлаждение путем разбрызгивания хладагента и растягивание болезненных мышц, самолечение по разработанной программе для использования в домашних условиях, а также обкалывание миофасциальных триггерных точек в левой латеральной крыловидной и жевательной мышцах. Состояние пациентки улучшилось.
Шея
Шея изобилует структурами, которые потенциально могут вызывать различные состояния, сопровождающиеся болью.
Вместе с тем существует разногласие по «головной боли» и «боли в области головы». Только две подгруппы причин возникновения боли в шее официально упоминаются в классификации Международного общества по изучению боли в области головы: «боль в шее» и «заглоточный тендинит».
Интересно, что под первым определением подразумевается ссылка на появление боли, которая «проецируется в лобную часть головы, в глазницы, виски, макушку или в уши» в дополнение к местной боли в шее и затылке.
Далее использование критериев, по крайней мере одного из двух: «ограниченный объем подвижности в шейном отделе», ненормальный шейный «мышечный контур, строение, тонус или ответ на активное и пассивное растягивание и сокращение» или «ненормальная болезненность шейных мышц при надавливании».
Рентгенологическое обследование обязательно должно устанавливать заметную патологию, обусловленную нарушением позы или снижением объема подвижности суставов шеи.
Шейные дерматомы включают заднюю поверхность головы, части ушных раковин, височно-нижнечелюстных суставов и нижний край нижней челюсти.
Крайне редко раздражение нервного корешка или его ущемление может вызывать боль, ощущаемую в проекции этого дерматома.
Однако следует задать вопрос: «Что за проекция отраженной боли в область лба, орбиты, виска, макушки или ушей представлена в классификации Международного общества по изучению боли в области головы».
Первичные афферентные болевые рецепторы синапса тройничного нерва находятся в каудальном ядре спинномозгового тригеминального (тройничного) тракта.
Nucleus caudalis нисходит соответственно уровню С3—С4 в спинном мозге. Многие болевые рефлекторные рецепторы, исходящие из глубоких шейных структур, соединяются с подобными передатчиками-нейронами второго порядка в виде тройничного нерва. Схождение в одной точке и центральная модуляция в этих локусах чувствительного болевого сигнала, как, например, из миофасциальных ТТ, могут быть ответственны за эти отраженные болевые феномены.
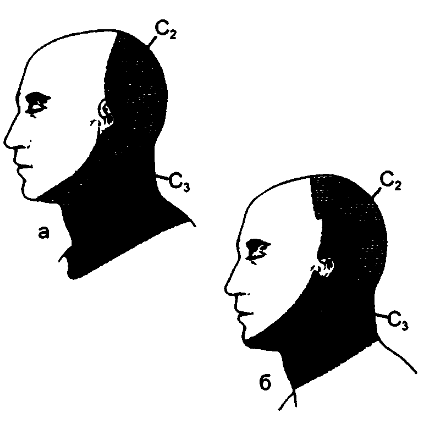
- а — тактильные дерматомы на уровне позвонков С2 и С3 по Foerster;
- б — болеаые дерматомы на уровне позвонков С2 и С3, по Polleti . С1, также обеспечивающий чувствительную иннервацию задней поверхности скальпа (волосистая часть кожи головы), не указан.
Боль, исходящая из уроаня С1, может ощущаться в позадиглазничной области, а области лба и виска. Вместе С1, С2 и С3 обеспечивают перекрывающуюся чувствительную иннервацию по задней поверхности шеи, латеральной части скальпа, передненаружной поверхности шеи, включая область ключицы, некоторых частей уха, область височно-нижнечелюстного сустава и нижний край нижней челюсти.
Миофасциальные триггерные точки могут служить определенными болевыми рефлекторными источниками, вызывающими эту характерную боль, особенно если они появляются или активируются в результате травмы или возникают вследствие нарушения функции спинного мозга (сниженный объем под-вижности отдельных суставов позвоночника).
Далее, аномальная мышечная болезненность и отраженная боль представляют собой два важных критерия боли, исходящей из шейного отдела позвоночника, о чем свидетельствует классификация Международного общества по изучению боли в области головы. Эти критерии согласуются с таковыми, относящимися к миофасциальным триггерным точкам, и вносят свой вклад в появление шейной боли и ассоциированной с ней головной боли.
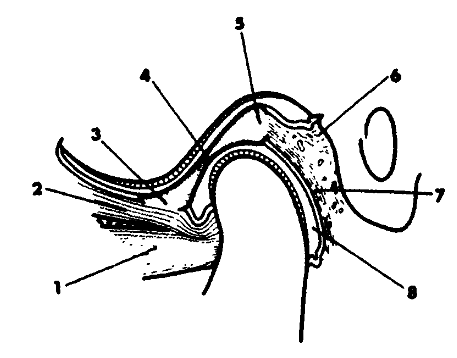
Сагиттальная диаграмма медиальной трети височно-нижнечелюстного сустава:
- нижняя порция латеральной крылоаидной мышцы;
- верхняя порция латеральной крыловидной мышцы;
- передний пучок суставного диска;
- центральная часть сустааного диска;
- задний пучок суставного диска;
- верхняя пластинка заднего прикрепления мышцы;
- нижняя пластинка заднего прикрепления мышцы;
- нижнее синовиальное пространство. Левая сторона рисунка—передняя часть. (Источник Sol- berg W. К. Temporomandibular disordes. Br. Dent. J„ 1986, с разрешения.)
Височно-нижнечелюстные суставы
Височно-нижнечелюстные суставы (ВНЧС), расположенные спереди ушных раковин по обеим сторонам головы, представляют собой сочленения (суставы), расположенные между нижней челюстью и черепом.
Они являются настолько уникальными и сложными, что необходим хотя бы краткой обзор функциональной анатомии и основ биомеханики этих суставов, чтобы лучше понять природу тех нарушений, которые могут в них возникать.
Анатомия
Височно-нижнечелюстные суставы расположены по обеим сторонам головы. Это сложные синовиальные суставы, с плотной и бедной сосудами фиброзной соединительнотканной капсулой, покрывающей суставные части нижней челюсти и суставные ямки височной кости, что отличает их от большинства синовиальных суставов человека, суставные поверхности которых покрывает гиалиновый хрящ.
Суставная фиброзная тканевая поверхность, филогенетический признак, позволяет суставу приспосабливаться к стрессовым нагрузкам, что не всегда возможно только за счет одного гиалинового хряща.
Расположенный между суставными поверхностями суставной диск также состоит из плотной аваскулярной фиброзной ткани. Он вплотную присоединяется при помощи и латеральных, и медиальных связок к суставным мыщелкам нижней челюсти и спереди прикрепляется к суставной капсуле.
Сзади диск продолжается в виде утолщенного двойного слоя из васкуляризованной соединительной ткани, пучки которой расщепляют его, и сверху переходит в волокнистый эластичный слой, прикрепляющийся к задней поверхности суставной ямки, а снизу продолжается в виде фиброзного слоя, прикрепляясь к задней стороне шейки суставного мыщелка нижней челюсти.
Между слоями находится богато васкуляризованная и иннервируемая рыхлая, ненепряженная соединительная ткань, прикрепляющаяся к задней поверхности суставной капсулы сустава.
По существу диск разделяет височно-нижнечелюстной сустав на верхний и нижний «отделы» и функционирует как «третья» косточка в суставе, позволяя совершать шарнирное скольжение.
Нижний и задний вывих суставных мыщелков нижней челюсти ограничивается с помощью фиброзной суставной капсулы и утолщенных передненаружной и наружной частей капсулы сустава, называемых височно-нижнечелюстной связкой.
Стабильность в височно-нижнечелюстном суставе обеспечивается за счет задней височной мышцы и нижней головки латеральной крыловидной мышцы.
Биомеханика
Морфология и строение височно-нижнечелюстного сустава определяют его особую подвижность.
Это анатомически и функционально сложный сустав, поскольку две его составные части способны смешаться в разных направлениях и разными путями. Суставной диск является ключевым фактором в его биомеханике. Мыщелки сочленяются напротив поверхностей диска главным образом для выполнения шарнирных движений при незначительном опускании нижней челюсти (20—30 мм).
Затем диск и мышелок функционируют вместе, что обеспечивает скольжение вниз от суставного возвышения для полного раскрывания ротовой полости.
Нормальный височно-нижнечелю-стной сустав во время раскрывания рта (показано при помощи аортографии).
Диск изображен пунктирной точечной линией между мыщелком (анизу) и аисочной костью (вверху)
- а — нижняя челюсть при закрыаании рта;
- б—г— стадии раскрывания рта. Диск смещается кпереди вместе с суставным мыщелком нижней челюсти, перемещаясь к суставному бугорку или поверх него. Верхняя пластинка заднего прикрепления растягивается, нижняя пластинка остается а нормальном положении.
(Источник Solberg W. К., Clark G. Т. Temporomandibular Joint Problems; Biological diagnosis and Treatment. Quintessence, Chicago, 1980, 73, с разрешения.)
Биомеханика при нарушении внутреннего строения височно-нижнечелюстного сустава
Термин «нарушение внутреннего строения» применим ко всем суставам и включает в себя заболевания, вызываемые механическими вторжениями в нормальную суставную функцию.
В случае височно-нижнечелюстного сустава подразумеваются также особое смешение суставного диска, коррекция суставной поверхности или чрезмерная подвижность в суставе.
Большинство нарушений функции височно-нижнечелюстного сустава характеризуется ненормальным или заметно ограниченным объемом подвижности и сопровождающим ее характерным щелчком, хрустом или еще каким-либо звуком, но относительно безболезненно. К ним относятся врожденные или приобретенные аномалии развития; заболевания, нарушающие анатомическую структуру суставного диска; остеоартрит или даже анкилоз (см. табл.)
Боль, сочетанная с такими нарушениями в височно-нижнечелюстном суставе, обычно появляется внезапно и сопровождается напряжением или растяжением связок.
В случае анкилоза височно-нижнечелюстного сустава боль возникает при попытке полностью раскрыть рот, преодолевая сопротивление.
| Заболевания височно-нижнечелюстного сустава и другие суставные поражения |
|---|
| Врожденные и приобретенные пороки развития и заболевания |
| - Аплазия |
| - Гипоплазия |
| - Гиперплазия |
| - Неоплазия |
| Дегенеративные заболевания дисков |
| - Смещение дисков с вправлением |
| - Смещение дисков без аправления |
| Остеоартрит (невоспалительные заболевания) |
| - Остеоартрит пераичный |
| - Остеоартрит вторичный |
| Вывих в височно-нижнечелюстном суставе |
| - Анкилоз |
| - Перелом мыщелка |
| - Воспалительные заболевания |
| - Капсулит/синовит |
| - Полиартриты |
Форсированное открывание рта может даже привести к последующему воспалительному процессу острого характера.
Первичный или вторичный остеоартрит височно-нижнечелюстного сустава, если он не сопровождается воспалением синовиальной оболочки, также сопровождается лишь минимальной болезненностью и нарушением функции сустава, хотя при этом и больной, и врач могут ощущать крепитацию или наблюдать ограничение объема подвижности.
При возникновении щелчка аномальная подвижность мыщелков и блокада сустава являются наиболее часто встречающимися ранними признаками нарушения внутреннего строения сустава.
О нарушении анатомического строения височно-нижнечелюстного сустава можно достоверно судить тогда, когда оно сопровождается болью вследствие развившегося воспалительного процесса (артрит) или болью, которая исходит из суставной капсулы в результате нарушения функции, которую мы наблюдаем при миалгии, наличии миофасциальных болевых триггерных точек и различного типа отраженных болевых симптомов.
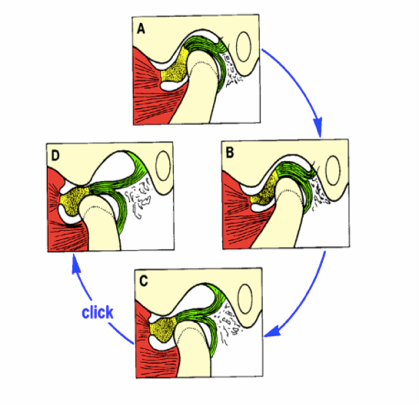
Ощущение щелчка появляется тогда, когда существует передневнутреннее смещение суставного диска, через который должен «перепрыгивать» суставной мыщелок нижней челюсти, чтобы достичь своего нормального положения, необходимого для полного раскрывания рта.
Звук возникает при соударении дисков мыщелкового комплекса с противолежащей суставной выпуклостью.
Этот щелчок обычно ощущается вследствие рефлекторного сокращения мышц из-за повышенной функции болевых рецепторов, а второй щелчок происходит при соскальзывании суставного мыщелка нижней челюсти с поверхности диска при закрывании рта.
Этот феномен может прогрессировать до блокады сустава при смещении диска кпереди для перераспределения сил, при котором подвижность сустава главным образом блокируется сморщенным и деформированным суставным диском.
Так как щелчок и блокада, как правило, безболезненны, пациенты нередко обращаются к врачу лишь тогда, когда они уже не могут уменьшить блокаду сустава сами, при этом основной жалобой является ограничение подвижности, но не боль.
Боль может возникать, однако, если смещение диска продолжается. Степень раскрывания рта может со временем улучшиться, но может вызывать озабоченность вследствие нарастания боли при движениях нижней челюсти, когда к нарушению внутреннего строения суставов присоединятся воспалительный процесс и остеоартрит.
Хронически существующее нарушение внутреннего строения височно-нижнечелюстного сустава имеет тенденцию к самоограничению в течение 3—5 лет.
Поскольку симптомы такого нарушения не сопровождаются болью в суставе или не проявляются, пациенты нередко не прибегают к лечению.
Роль прикуса при заболеваниях височно-нижнечелюстного сустава
Немаловажное значение в этиологии заболеваний височно-нижнечелюстного сустава играют прикус и его нарушения. Однако при анализе литературных данных и результатов современных исследований мы не нашли подтверждения того, что патологический прикус играет этиологическую роль в комплексе заболеваний и расстройств ВНЧС у человека.
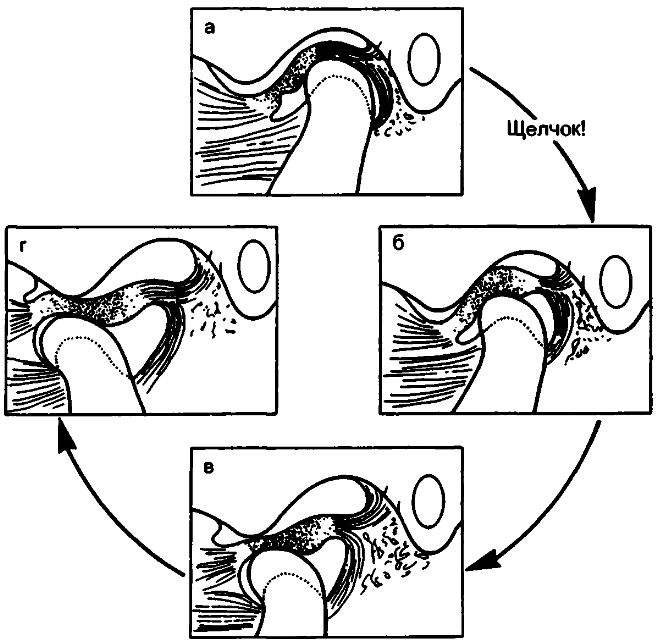
Механизм раннего возникновения щелчка из-за легкого смещения суставного диска.
- а — состояние покоя;
- б - когда суставной мыщелок нижней челюсти начинает перемещаться кпереди, он должен преодолеть утолщение заднего дискоаого вещества, что и вызывает щелчок.
- В - результат мыщелок располагается в центральной, тонкой части диска,
- в, г — состояние после щелчка: нижняя челюсть опущена и перемещение мыщелка продолжается в соответствии с нормальной механикой диска.
(Источник: Solberg W. К., Clark G. Т. Temporomandibular Joint problems: Biological Diagnosis and Treatment. Quintessence, Chicago, 1980, 75, с разрешения.)
Даже потеря молярной опоры челюстей, которая коррелирует со случаями остеоартрозных изменений в височно-нижнечелюстном суставе, не оказывает ощутимого эффекта в молодом или зрелом возрасте, хотя при старении человека потеря зуба и остеоартрит височно-нижнечелюстного сустава обусловливают увеличение частоты встречаемости такого состояния.
Изменение на 4—6 мм расстояния между точкой верхней и нижней челюстей, когда зубные ряды тесно соприкасаются, не приводит к чрезмерной активности жевательных мышц и не вызывает других симптомов нарушения функции ВНЧС.
При логическом рефессивном статистическом анализе, используемом для оценки роли прикуса в развитии нарушений височно-нижнечелюстного сустава, установлено, что передний открытый прикус (когда передний зуб не соприкасается с задним зубом) коррелирует с остеоартритом и миофасциальной болью вследствие существования в жевательных мышцах миофасциальных ТТ.
Однако, по мнению авторов этого исследования, наблюдаемые изменения в прикусе зубов при остеоартрите височно-нижнечелюстного сустава являются, скорее всего, вторичными в ответ на изменение сустава и не представляются этиологически важными.
И наоборот, сочетание миофасциальной триггерно-точечной боли с открытым передним прикусом при отсутствии признаков остеоартрита вводило в заблуждение врача и больного. До сих пор неясно, передний открытый прикус обусловливает боль, вызываемую миофасциальной триггерной точкой, или присутствие миофасциальной триггерной точки приводит к нарушению прикуса.
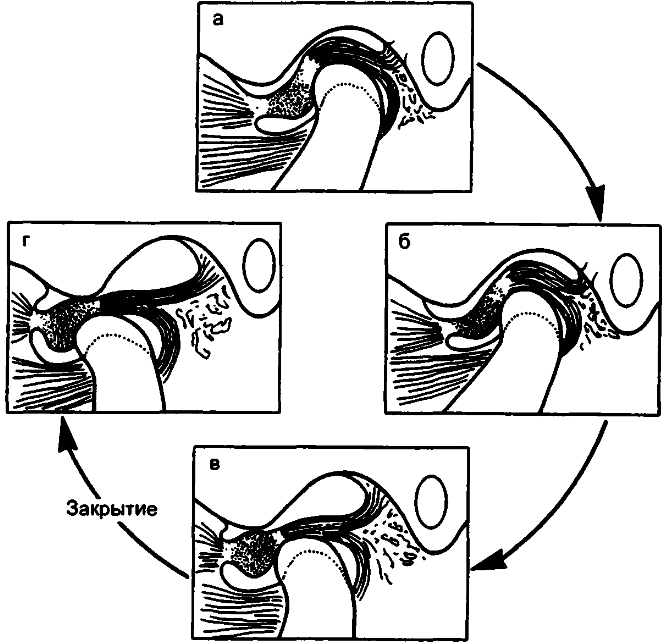
Механизм блокировки опускания нижней челюсти в одной точке из-за выраженного переднего смещения суставного диска кпереди.
- а — состояние покоя,
- б — когда суставной мыщелок перемещается кпереди, он вдавливается в диск, но не в состоянии «соскочить» с него;
- в,
- г — это блокирует полное переднее перемещение и, следовательно, не позволяет полностью открывать рот.
(Источник: Sol- berg W. К., Clark G. Т. Temporomandibular Joint Problems; Biologic Diagnosis and Treatment. Quintessence, Chicago, 1980, 77, с разрешения.)
Роль прикуса в этиологии нарушения височно-нижнечелюстного сустава и миофасциальной боли на почве триггерных точек остается неясной, противоречивой и требует дальнейшего изучения.
Однако все пациенты с нарушением височно-нижнечелюстного сустава и жалобами на признаки или симптомы нарушения прикуса должны быть обследованы в первую очередь с целью выявления миофасциальных триггерных точек, расположенных в жевательных мышцах.
Это обследование желательно выполнить еще до развития одностороннего укорочения жевательных мышц под влиянием триггерных точек, поскольку данный процесс может сопровождаться смешением нижней челюсти, вызывая обратимое изменение прикуса.
Миофасциальные триггерные точки, расположенные в жевательных мышцах, обязательно должны устраняться до начала любого ортопедического стоматологического лечения.
Импактные нарушения височно-нижнечелюстного сустава при миофасциальных триггерных точках
Безболезненно протекающие заболевания суставов редко вызывают появление миофасциальных триггерных точек. К ним относятся острые воспалительные процессы, перечисленные в табл. выше, которые могут быть интермиттирующими или длительно сопровождать хронические нарушения суставов, предвещая скорое появление и миофасциальных триггерных точек.
Причинами появления суставной боли, которая распространяется или отражается в другие части тела пациента, обычно служит острое воспаление внутри сустава или острые стадии артрита.
В исследовании, выполненном в клинике университета Миннесоты (США), врачи обследовали 296 пациентов с хронической головной и шейной болью.
Только у 21 % из них заболевание височно-нижнечелюстного сустава было определено как первичная причина боли; заболевание проявлялось воспалением капсулы сустава или заднедисковых тканей.
Это была тупая периартикулярная боль, реагирующая на лечение, направленное на устранение острой боли.
Более того, так как эти заболевания почти всегда сопровождаются ригидностью мышц, рефлекторным мышечным спазмом или болью, как правило, можно наблюдать развитие миофасциальных триггерных точек, особенно тогда, когда воспаление либо протекает длительно, либо рецидивирует.
Миофасциальная боль, вызываемая триггерными точками, была первичным диагнозом у 33,4 % пациентов, обследованных в университете Миннесоты (США), т. е. встречалась почти в 3 раза чаше, чем первичная суставная боль.
Безболезненно протекающее нарушение внутреннего строения височно-нижнечелюстных суставов как длительно существующий вредный фактор при возникновении миофасциальных триггерных точек наблюдалось у 30,4 % пациентов).
Рассматривая эти данные, очень важно различать истинную боль в височно-нижнечелюстном суставе; миофасциальную боль, вызываемую триггерными точками; и миофасциальную боль на почве триггерных точек, поддерживаемую невоспалительными или интермиттирующими воспалительными поражениями суставов.
Чтобы правильно определить степень повреждения сустава, необходимо простое скрининговое исследование височно-нижнечелюстного сустава.
Ниже приведен типичный пример обследования пациента с обострением хронического заболевания височно-нижнечелюстного сустава, за которым последовало появление существующих симптомов, обусловленных миофасциальными триггерными точками.
История болезни
47-летний мужчина с продолжительным анамнезом безболезненного нарушения внутреннего строения обоих височно-нижнечелюстных суставов и острым воспалением левого ВНЧС.
Получал консервативное лечение (покой и антибактериальная терапия). Симптомы стали постепенно затихать, однако пациент продолжал жаловаться на умеренную «болезненность в левой половине полости рта, звон в левом ухе, особенно во время стискивания зубов».
После тщательного сбора анамнеза особое внимание было обращено на то, что боль не распространялась непосредственно над поверхностью сустава, а ощущалась снизу и спереди от левого височно-нижнечелюстного сустава и над жевательной мышцей.
Объем подвижности височно-нижнечелюстного сустава увеличился с 41 до 47 мм, а при пальпации сустав оставался безболезненным.
Пальпация жевательной мышцы, особенно ее глубоких волокон, провоцировала наблюдаемые симптомы. Миофасциальные триггерные точки, расположенные в части этой жевательной мышцы, вызывали односторонний высокого тона звон в ухе, на который больной постоянно жаловался во время стискивания зубов.
Менее проницательный врач мог остановить свое внимание на височно-нижнечелюстном суставе, особенно если существуют определенного типа нарушения внутреннего строения височно-нижнечелюстного комплекса в обоих суставах (справа и слева), наиболее выраженные слева.
К сожалению, боль у данного пациента в настоящее время исходит из миофасциальных триггерных точек в жевательной мышце, но не из самого височно-нижнечелюстного сустава. Лечение следует начинать с инактивации миофасциальных триггерных точек.
Жевательные мышцы, мышцы головы и шеи
Заболевания мышц и других мягких тканей являются наиболее частыми источниками боли среди населения в целом.
В научной литературе еще существует много противоречий в отношении номенклатуры различных источников мышечной боли, а также возможности определения и точной дифференцировки различных клинических проявлений, таких как спазм, локализованная мышечная боль или миофасциальная боль, вызываемая миофасциальными триггерными точками.
Именно в этом направлении в настоящее время ведется тщательный пересмотр накопленных данных.
Основываясь на опыте многих клиник, занимающихся лечением пациентов с поражениями височнонижнечелюстного сустава и головной болью, определенно можно сказать, что в случае хронической боли именно миофасциальная боль на почве триггерных точек является наиболее распространенной причиной возникновения болезненных симптомов.
Литература по стоматологии изобилует материалами о роли височно-нижнечелюстного сустава и сочетанных жевательных мышц в порождении различных болезненных состояний, в настоящее время называемых «зонтичным» термином «ВНЧР», или «височно-нижнечелюстные расстройства».
К сожалению, в настоящее время многие термины, объясняющие те или иные виды миофасциальных болей, возникающих под воздействием миофасциальных триггерных точек или височно-нижнечелюстных расстройств, используются как взаимозаменяемые понятия и определения в зависимости от того, кто пишет ту или иную статью, главу или целую книгу.
Например, несколько лет назад Laskin ввел термин «миофасциальная болезненная дисфункция» (МБД), для постановки диагноза которого требовался только один из следующих симптомов: односторонняя боль в ушной раковине, вокруг нее или в прилежащих областях, болезненность жевательной мышцы при надавливании, болезненные звуки в височно-нижнечелюстной области, ограниченное или отклоненное в сторону, несимметричное раскрывание рта.
При этом несколько объективных признаков должны быть отрицательными; не должно быть рентгенологических доказательств наличия заболевания височно-нижнечелюстного сустава, не должно быть болезненности при пальпации тканей через наружный слуховой проход.
Действительно, расплывчатый и очень широкий перечень критериев затрудняет использование этого термина при диагностике состояния некоего больного, обратившегося к врачу по поводу лицевой боли неизвестного происхождения. Подобное обстоятельство также привдит к неправильной оценке миофасциальной боли на почве миофасциальных триггерных болевых точек в том понимании, в котором этот термин используется в настоящее время.
Многие врачи-стоматологи продолжают настаивать на применении термина «миофасциальная» боль, подразумевая под этим болезненность лицевых или жевательных мышц.
Другие представляют себе это состояние как синдром, включающий некоторое нарушение строения самого височно-нижнечелюстного сустава плюс сочетанную местную мышечную болезненность.
Вместе с тем миофасциальная боль, вызываемая триггерными точками, не ограничивается только областью шеи и головы, но первоначально относится именно к проблемам височно-нижнечелюстного сустава или его функционального расстройства из-за нарушения внутреннего строения.
В настоящее время термин «миофасциальная боль» использован Dworkin и соавт., чтобы описать некоторые жалобы пациентов на легкую болезненность жевательных мышц во время выполнения пальпации с ограничением (или без ограничения) объема подвижности, т. е. величины раскрывания рта.
Они упоминали о локальной мышечной болезненности, пальпируемых узлах и уплотненных пучках мышечных волокон, находящихся в той или иной болезненной мышце, или об ощущении самим пациентом отраженных болевых симптомов — ключевых диагностических критериев для характеристики миофасциальной боли, вызываемой триггерными точками, чему и посвящена данная статья.
Применять термин «миофасциальная боль» для описания всего набора нарушений функций жевательных мышц, вызванных болевыми стимулами (аллодиния), предложили выдающиеся и глубокоуважаемые специалисты в области патологии височно-нижнечелюстного сустава.
По их мнению, этот термин мог быть использован в качестве научного диагностического критерия. Несмотря на то что, по мнению авторов, термин «миофасциальная боль» представляет собой нечто противоположное «миалгии», «фибромиалгии» или «фибромиозии», было заявлено, что он достаточно объективно описывает мышечную боль; это определение имеет право на существование и, вероятно, сохранит его надолго.
Многочисленность названий одного и того же клинического феномена крайне затрудняет интерпретацию полученных научных данных, поскольку неясно, что же именно наблюдали разные авторы и что они лечили.
С точки зрения сказанного выше для оценки миофасциальных болевых синдромов на почве существования триггерных точек будут использоваться следующие клинические диагностические критерии.
Эти диагностические критерии были успешно использованы в предшествующих исследованиях и помогут специалистам дифференцировать простую местную мышечную болезненность и нарушение функции (аллодиния) от миофасциальной боли, обусловленной миофасциальными триггерными точками.
Диагноз миофасциальной боли, обусловленной триггерными точками, можно ставить при наличии по крайней мере следующих признаков.
- Региональная или местная тупая, глубокая боль.
- Присутствие очага болезненности при пальпации в уплотненном пучке мышечных волокон или связке скелетной мышцы (триггерная точка), обычно (но не всегда) вне зоны клинически ощущаемой боли.
- Давление на клинически определяемую триггерную точку с силой 2— 4 кг/см2 вызывает боль в течение 10 с.
- Ограничение объема подвижности пораженной мышцы как ответ на ощущение боли.